Capsulitis adhesiva (hombro congelado)
CAPSULITIS ADHESIVA (HOMBRO CONGELADO)

Capsulitis adhesiva: ¿de qué se trata?
¿Siente que su hombro se está “trabando” cada semana un poco más? ¿Le cuesta cosas simples como peinarse, ponerse una chaqueta, alcanzar el cinturón o abrocharse el sostén? Y si además aparece dolor nocturno progresivo que no la/lo deja dormir, es muy probable que esté enfrentando una capsulitis adhesiva, también conocida como hombro congelado.
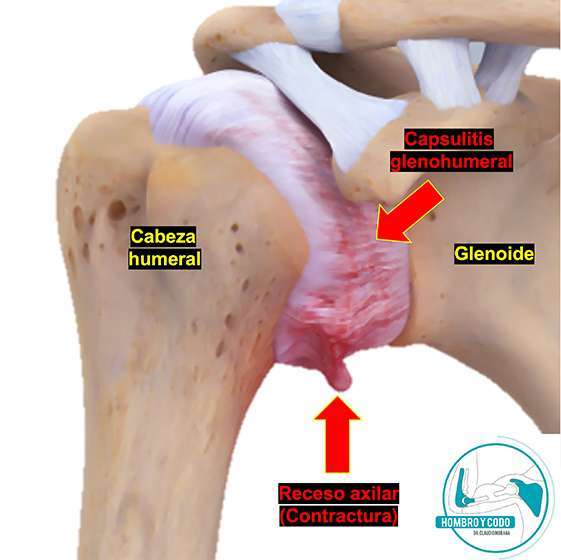
La capsulitis adhesiva ocurre cuando la cápsula articular que envuelve la articulación glenohumeral (piense en un “sobre” que rodea el hombro) se inflama, se engruesa, y luego, se contrae (Fig 01 a-e). El resultado es una mezcla muy frustrante de dolor + rigidez que puede durar meses. En mi experiencia como traumatólogo de hombro y codo en Santiago de Chile, el cambio más importante es entender en qué fase está usted y ajustar metas mes a mes: primero controlar dolor, luego recuperar movilidad y finalmente fortalecer.
Aunque su causa exacta se conoce poco, es resultado de un proceso inflamatorio que afecta la cápsula articular del hombro. Se asocia frecuente a pacientes con resistencia insulina, diabetes, hipo/hipertiroidismo (entiéndase que no todo paciente que tiene estas comorbilidades, va a tener capsulitis adhesiva si le duele el hombro). Y sin tratamiento, puede tardar hasta 24 meses en resolver.
Capsulitis adhesiva: síntomas comunes
Lo más típico es que el hombro pierde movilidad tanto cuando usted se mueve (activo) como cuando el médico intenta moverle el brazo (pasivo). Eso ayuda a diferenciarlo de otras causas de dolor. Esta condición se presenta en tres fases, con síntomas y signos característicos:
Fase 1: “Congelamiento” (dolorosa)
-
-
Dolor difuso que suele empeorar de noche.
-
Empieza la rigidez, pero el dolor domina.
-
Suele durar 2 a 9 meses.
-
Fase 2: “Congelada” (rigidez)
-
-
El dolor puede bajar lentamente, pero la rigidez es máxima.
-
Actividades diarias se vuelven difíciles (aseo, vestirse, alcanzar la espalda).
-
Dura aprox. 4 a 12 meses.
-
Fase 3: “Descongelamiento” (recuperación)
-
-
El dolor baja y la movilidad vuelve lentamente.
-
Puede durar 6 a 24 meses; algunas personas quedan con un “resto” de rigidez.
-
Dato clave: la capsulitis no es “falta de fuerza”, es un problema de cápsula rígida, por eso el plan se enfoca en movilidad por fases.
Aunque su causa exacta no se conoce bien, hay dos grandes tipos:
- Capsulitis primaria (idiopática): aparece sin un gatillante claro, en forma gradual.
- Capsulitis secundaria: después de lesión, cirugía o inmovilización prolongada (cuando el hombro queda demasiado quieto).
Factores asociados (más riesgo y curso más lento):
-
- Diabetes (muy importante).
- Trastornos tiroídeos (hipo/hipertiroidismo).
- Dislipidemia u otras condiciones metabólicas.
- Edad: más frecuente entre 40–60 años (y a menudo en mujeres), aunque puede ocurrir fuera de ese rango.
El diagnóstico es principalmente clínico: historia + examen físico.
Hay dos TEST CLÍNICOS simples (explicados en fácil):
-
-
Comparación de movilidad pasiva vs activa: si usted no puede levantar el brazo y yo tampoco puedo moverlo bien (pasivo limitado), la sospecha de capsulitis sube.
-
Rotación externa con codo pegado al cuerpo: se intenta girar la mano hacia afuera; en capsulitis suele haber un “tope” claro y doloroso.
-
(Como complemento, puede usarse la maniobra de Apley (usado en artrosis de hombro): intentar tocar la escápula por arriba y por abajo, para medir rotaciones y alcance).
IMÁGENES (para descartar “imitadores”):
-
Radiografía (RX): suele ser el primer examen para descartar artrosis u otras causas óseas (Fig 03).
-
Ecografía: útil si sospechamos patología asociada (por ejemplo, manguito rotador/bursitis), aunque actualmente hay signos bajo ecografía que nos pueden orientar hacia una capsulitis adhesiva.
-
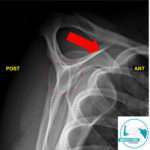
Resonancia (RM): se reserva para casos seleccionados: dudas diagnósticas, sospecha de lesiones concomitantes o mala evolución (Fig 04).
El diagnóstico es clínico: historia, y examen físico con rango de movilidad activo y pasivo restringidos. Se realizan otros tests para descartar lesiones de manguito rotador o artrosis. Si el rango pasivo está muy limitado en múltiples planos, la sospecha aumenta
– Las radiografías son necesarias para descartar otras causas, como artrosis, tumores o tendinitis cálcica, que pueden presentarse muy similar .
– La resonancia magnética (RM) se puede usar para buscar otras causas de capsulitis adhesiva o patologías concomitantes, y es el estudio más precoz en su detección .
Tratamiento para la capsulitis adhesiva
Claves generales
-
Esto es una carrera de resistencia, no de velocidad: el objetivo es que usted recupere función con el menor dolor posible durante el proceso.
-
El pilar es kinesioterapia + ejercicios en casa (constancia > intensidad).
-
Si el dolor nocturno impide rehabilitar, a veces se requiere un “puente” terapéutico (p. ej., antiinflamatorios vía oral o infiltración guiada bajo ecografía).
-
Evite dos errores frecuentes: reposo absoluto y “pelear con dolor agudo” en los ejercicios.
En mi experiencia, parto con antinflamatorios/analgésicos seguros, pautas de sueño, y un plan kinésico progresivo; si el dolor impide seguir con la terapia, indico infiltración guiada bajo ecografía y, si la rigidez predomina, considero hidrodilatación ecoguiada o radioguíada.
La mayoría mejora sin cirugía con analgesia + kinesioterapia estructurada. El proceso es lento: 6–24 meses.
TRATAMIENTO CONSERVADOR DE CAPSULITIS ADHESIVA:
Existen varias opciones de acuerdo a la etapa que se encuentre, y a la respuesta a los tratamientos previos:
FARMACOLÓGICO - FISIO/KINESITERAPIA:
– Tratamiento farmacológico:
- Se pueden usar medicamentos antiinflamatorios, principalmente en la fase I. Sin embargo, aisladamente tiene poco efecto en la limitación de movilidad, por lo que se recomiendan siempre asociados a una rehabilitación kinesiológica.
-
Higiene del sueño: posiciones que reduzcan presión del hombro.
Video útil para dormir mejor (cuando el dolor nocturno complica): “Cómo dormir con un hombro/codo inmovilizado” .
– Fisio/Kinesiterapia:
La idea es recuperar movilidad sin irritar la cápsula. Estos ejercicios de mi canal son perfectos para insertarlos como “rutina por fase”:
-
Pendulares (inicio seguro)
-
Rotación externa en aducción (clave en capsulitis)
-
Rotación externa en flexión anterior (progresión)
-
Rotación interna brazo cruzado (cápsula posterior)
-
Isométricos (fortalece sin mover, útil con dolor)
Regla simple para el paciente: dolor “molesto” tolerable puede ser aceptable; dolor agudo punzante o rebrote nocturno marcado = bajar intensidad y consultar.
INFILTRACIÓN INTRARTICULAR:
Se recomienda UNA infiltración con corticoides dentro de la articulación glenohumeral y guiada bajo ecografía, para mayor seguridad y rendimiento. Su componente antiinflamatorio reduce la inflamación y dolor, de manera que pueda aprovechar la kinesiterapia complementaria. Sin embargo, tiene un efecto variable en el tiempo. En general, se recomienda como segunda alternativa a los medicamentos orales, ante mala tolerancia a los antiinflamatorios orales, o cuando el dolor no deja avanzar con terapia.
HIDRODILATACIÓN CAPSULAR:
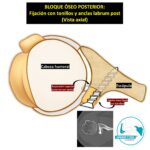
Es un procedimiento que guiado bajo ecografía o radioscopía (Fig 06 a-b), y bajo técnica estéril, se instila suero fisiológico dentro de la cápsula articular, a modo de dilatador neumático de la misma. En el mismo acto, se puede colocar una infiltración de corticoide intraarticular. Sin embargo, su éxito como procedimiento aislado y único es discutible, por lo que es otra alternativa terapéutica conservadora, principalmente cuando han fallado las previamente mencionadas.
TRATAMIENTO QUIRÚRGICO DE CAPSULITIS ADHESIVA:
La cirugía se considera cuando, pese a un tratamiento conservador bien hecho, usted mantiene rigidez severa y limitante por 4-6 meses y afecta su calidad de vida.
Opción habitual:
– LIBERACIÓN CAPSULAR (CAPSULECTOMÍA) ARTROSCÓPICA:
Está indicada cuando todo tratamiento conservador ha fallado.
Esta se realiza a través de 2 incisiones pequeñas, en la parte anterior y posterior del hombro (Fig 07 a), resecando aquellas contracturas capsulares que restringen la movilidad del hombro. Al eliminar este tejido inflamatorio/cicatricial capsular del hombro, de inmediato se obtiene un mayor rango de movimiento (07 b-e). Esto se confirma al finalizar la cirugía, y adicionalmente, se realiza una movilización del hombro (bajo anestesia) para asegurar el máximo de rango de movilidad posible.
* Ver técnica quirúrgica de mi canal youtube.
En el caso de una capsulitis adhesiva secundaria, donde la lesión inicial es una rotura del manguito rotador, y que tenga criterio quirúrgico, se puede asociar su reparación en el mismo acto de liberación capsular.
Rehabilitación y retorno a la actividad en la capsulitis adhesiva de hombro
REHABILITACIÓN:
-
-
Fase inicial: movilidad suave diaria + terapia manual/elongación guiada.
-
Fase intermedia: recuperar movilidad activa y control escapular.
-
Fase final: fortalecimiento progresivo (escápula + manguito) y retorno funcional.
-
La evidencia apoya el ejercicio y terapia manual como base del manejo; se debe evitar el reposo absoluto, y NUNCA USAR cabestrillo o inmovilizador de hombro.
Con cirugía, la cápsula articular es resecada, lo que permite un retorno al movimiento más precoz, pero que va de la mano con una rehabilitación agresiva para evitar recurrencias.
RETORNO A LAS ACTIVIDADES DE LA VIDA DIARIA:
Conducir, a las 1 – 2 semanas
Tareas ligeras, a las 1-2 semanas
Regreso al trabajo, varía según la ocupación
Levantamiento pesado, a las 3-4 semanas
Actividad aérobica repetitiva/ deporte por encima de la cabeza, a las 8 – 12 semanas
Preguntas frecuentes (FAQ) en capsulitis adhesiva de hombro
Usualmente 6–24 meses, variando por fase y comorbilidades.
Sí; es primera línea y guía todo el proceso.
Es una distensión capsular con líquido estéril bajo ecografía para ganar movilidad. No es para todos los casos.
No; la mayoría mejora con terapia y, a veces, infiltración o hidrodilatación ecoguíada. La cirugía es la última opción.
Sí, suaves y diarios, ajustados por dolor; evite el reposo absoluto e inmovilización del hombro.
Sí, es crucial, especialmente en la fase inicial.
Aumenta el riesgo y puede enlentecer la recuperación; por lo que conviene tener un buen control metabólico.
Se usan para descartar otras causas; el diagnóstico es clínico, y parto con una radiografía simple para descartar artrosis en pacientes mayores.
Cuando el dolor sea tolerable y recupere rangos funcionales básicos; se evalúa caso a caso.
Usted puede quedar con rigidez persistente (en algún rango), y dolor prolongado.















Busca lo que necesitas!