Inestabilidad posterior de hombro
INESTABILIDAD POSTERIOR de HOMBRO

¿Qué es la inestabilidad posterior de hombro?
En este post le explicaré la inestabilidad posterior de hombro con síntomas, diagnóstico e indicaciones de tratamiento. ¡Acompáñeme!
La inestabilidad posterior del hombro (IPH) es una condición menos frecuente que la inestabilidad anterior, representando entre un 5-10% de todos los casos de luxación del hombro. Se caracteriza por una pérdida parcial (subluxación) o total (luxación), recurrente y sintomática, del contacto entre la cabeza humeral y la glenoide hacia posterior. En más del 90% de los casos, el síntoma principal es dolor, lo que la hace difícil de diagnosticar clínicamente. La incidencia poblacional anual estimada es 4,64/100.000, siendo más común en hombres jóvenes.
En consulta, se debe distinguir si es funcional, es decir, sin lesiones anatómicas evidentes, o estructural, esto es, con lesiones del labrum o hueso, como desgarros del labrum o defectos óseos glenoídeos posteriores (DOGP) y lesiones por impactación de la cabeza humeral anterior (o de Hill-Sachs reverso (HSR)), cuya correcta identificación es clave para definir el tratamiento.
Anatomía básica relacionada
La articulación glenohumeral (GH) es la más móvil del cuerpo humano, estabilizada por componentes óseos (cabeza humeral y glenoides), cápsulo-ligamentosos y musculares (Fig 01). En la IPH, los estabilizadores posteriores (labrum posterior, cápsula posterior, ligamento glenohumeral inferior posterior (LGHIP), manguito rotador (MR) y musculatura escapular) son especialmente relevantes.
Epidemiología
Su incidencia global es de 4,64 por 100.000 personas/año. El peak etáreo es en jóvenes activos (20–49 años) y adultos mayores (>70 años). La relación hombres:mujeres es de 6:1.
Entre sus mecanismos de lesión están:
– Microtraumatismo repetitivo (deportes de contacto, pesas)
– Trauma agudo
– Convulsión o electrocución
**También te puede interesar el tema de Inestabilidad de hombro
Síntomas comunes de la inestabilidad posterior de hombro
– El síntoma más común es dolor profundo posterior, especialmente el empuje con brazos.
– Sensación de inestabilidad (“hombro suelto” o que “se va a salir”) o desplazamiento posterior del hombro.
– Subluxaciones voluntarias o involuntarias (como en hiperlaxos).
– Chasquidos articulares.
– Bloqueo articular.
– Pérdida de rendimiento deportivo (debilidad en lanzadores).
– Disminución de la rotación interna (al subir pantalón o abrochar sostén).
Banderas rojas: trauma seguido de limitación de la rotación externa. Dolor que aumenta al empujar en el gimnasio (press banca, press de hombros), deben hacer consultar precozmente.
Existen numerosas causas y factores de riesgo para la inestabilidad posterior del hombro. Los más comunes incluyen:
– Traumáticas agudas
– Estado convulsivo o electrocución
– Retroversión (RV) glenoídea >10° (Fig 02 a)
– Displasia glenoidea (formas lazy J o delta) (Fig 02 b)
– Lesión del labrum posterior (Bankart reverso) (Fig 02 c)
– Lesión HSR (ángulo gamma >90°) (Fig 02 c)
– Morfología acromial horizontal y elevada (Fig 02 d)
– Hiperlaxitud ligamentosa
– Retrotorsión humeral >35°
– Debilidad del MR y músculos escapulares
El diagnóstico de la inestabilidad posterior de hombro es principalmente clínico, basado en la historia (síntomas) y examen físico (signos).
Los métodos de imágenes para inestabilidad posterior de hombro son:
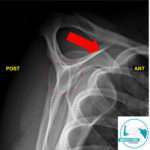
– Radiografías: AP verdadera con rotaciones Axilar, Y escapular; útil para ver luxaciones, DOGP y el “signo de la ampolleta” (Fig 03).
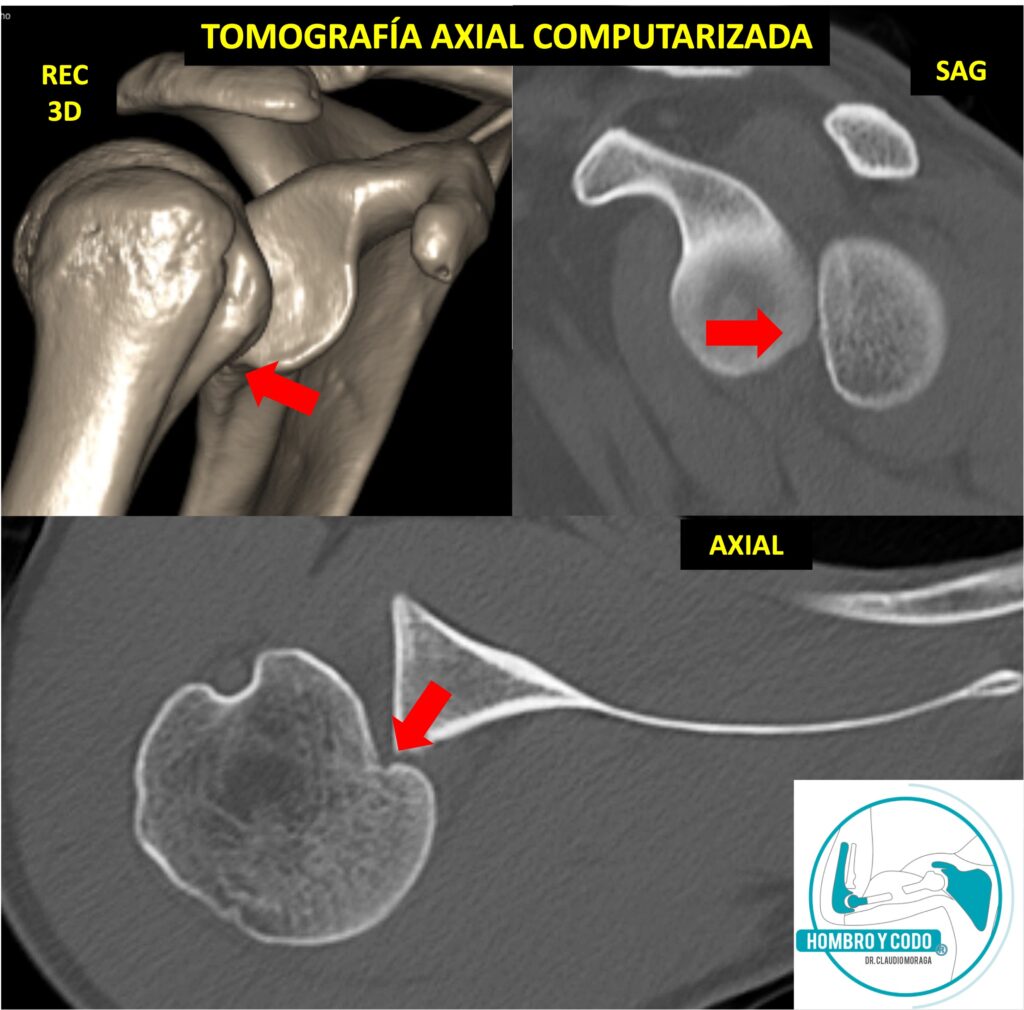
– Tomografía axial computarizada (TAC)/Artro-TAC: Cuantifica la pérdida ósea (glenoide posterior y cabeza humeral anterior (ángulo gamma)), y evalúa la RV glenoidea (Fig 04, 02 a y c).
– RMN/Artro-RMN: Diagnóstico de lesiones labrales (Bankart reverso, lesión de Kim), cápsula y cartílago (Fig 05 a y b).
En mi práctica, estandarizo las proyecciones radiológicas, y mido defecto óseo glenoídeo posterior (DGOP) y lesión de Hill-Sachs reverso (ángulo gamma) para decidir manejo.
Tratamiento para la inestabilidad posterior de hombro
Claves generales
En general, NO TODA IPH SE OPERA.
Las alternativas de tratamientos pueden ser conservadora o quirúrgica. La decisión entre uno u otro se basa en criterios clínicos y radiológicos.
En agudo, partimos con control del dolor, inmovilizador con cojín en rotación neutra, y kinesiterapia (ejercicios de propiocepción, control escapular, manguito rotador) entre 8–12 semanas; modificamos ejercicios gatillantes (ej, press banca).
En IPH funcional (sin lesiones anatómicas), la evidencia apoya la rehabilitación estructurada de largo plazo.
Si tras el plan inicial persisten la inestabilidad posterior de hombro y/o el dolor, conversamos alternativas quirúrgicas.
- Criterios clínicos quirúrgicos:
– En casos con IPH estructurales (lesión de labrum posterior o defectos óseos no significativos), que han fallado a tratamiento conservador por 3-6 meses.
– En las IPH tipo funcional, es excepcional llegar a cirugía y se discute caso a caso, cuando los síntomas son reproducibles, afectan la calidad de vida y han fallado a todo tratamiento conservador por 12 meses.
- Criterios radiológicos quirúrgicos:
– Defecto óseo glenoídeo posterior (DOGP) ≥ 11–15% (Fig 05 a).
– Defecto de la cabeza humeral o Hill-Sachs reverso (HSR) con ángulo gamma ≥ 90° (Fig 02 c).
Es importante destacar que la cirugía sirve para corregir la causa estructural.
TRATAMIENTO CONSERVADOR de la INESTABILIDAD POSTERIOR de HOMBRO:
El tratamiento conservador de inestabilidad posterior de hombro está indicado en un primer episodio de luxación o subluxación sin criterios radiológicos quirúrgicos, IPH funcional, o pacientes de baja demanda física. Consiste en:
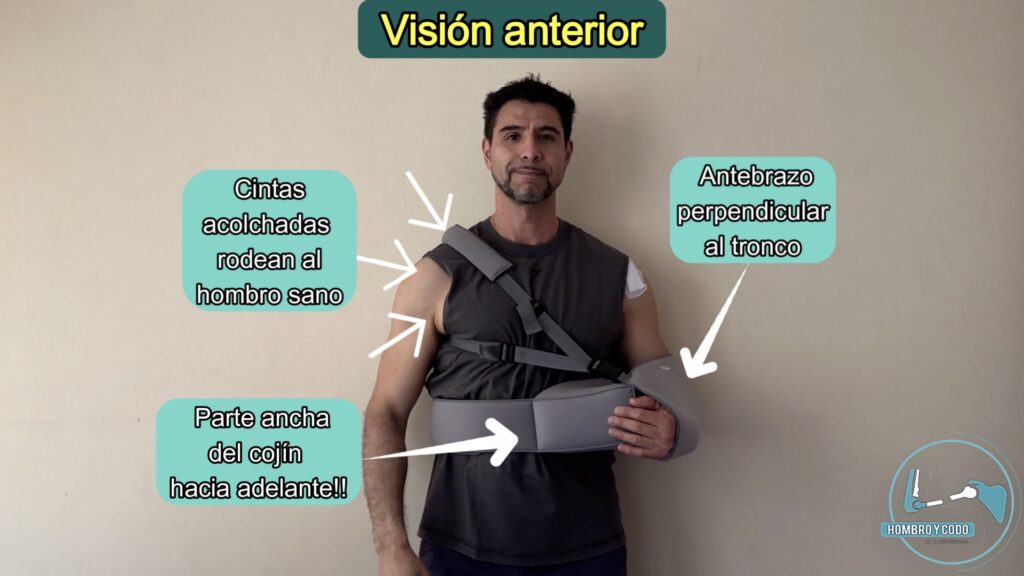
– Inmovilizador de hombro con cojín en rotación neutra:
Con un cabestrillo simple o inmovilizador de hombro, por 1-2 semanas (Fig 06 a).
– Analgesia y/o antiinflamatorios no esteroidales:
Para lograr buena analgesia (principalmente la primera semana).
– Medidas generales:
Evitar movimientos desencadenantes (ejemplo, ejercicios de press banca).
– Fisio/Kinesiterapia:
Ejercicios de fortalecimiento de rotadores externos y estabilizadores escapulares.
– Marcapaso de hombro:
Máquina de estimulación neuromuscular indicado en IPH funcional (no disponible en Chile).
Factores que predisponen al fracaso del tratamiento conservador:
– RV glenoídea marcada/ Hiperlaxitud/ Presencia no diagnosticada de defectos óseos (DOGP o HSR).
*Ver pauta de ejercicios de fortalecimiento en mi canal youtube
TRATAMIENTO QUIRÚRGICO de la INESTABILIDAD POSTERIOR de HOMBRO:
En mi experiencia, las recomendaciones quirúrgicas de la inestabilidad posterior de hombro (IPH), se basan en criterios clínicos y/o radiológicos:
– Clínicos: Pacientes con lesión estructural y sin defectos óseos significativos de la glenoide y/o cabeza humeral, que han fallado a un tratamiento conservador.
– Radiológicos: Defecto óseo glenoídeo posterior (DOGP) ≥ 11–15% y/o defecto de la cabeza humeral o Hill-Sachs reverso (HSR) con ángulo gamma ≥ 90°.
Una vez cumplido alguno (o todos) estos criterios, propongo tres alternativas quirúrgicas.
CIRUGÍA de BANKART POSTERIOR ARTROSCÓPICO:
– Definición: La cirugía de bankart posterior artroscópica consiste en la reinserción artroscópica del labrum y cápsula posterior en el reborde de la glenoídeo mediante un sistema de anclas (Fig 07 a-h).
– Indicación: En IPH con lesión estructural, sin defectos óseos (glenoídeo o humeral) significativos (DOGP < 10% o ángulo gamma <90°).
– Ventajas: Poco invasiva, de excelentes resultados funcionales.
– Desventajas: Riesgo de falla ante defectos óseos no evaluados.
CIRUGÍA de REMPLISSAGE REVERSO ARTROSCÓPICO:
– Definición: Corresponde al rellene del defecto óseo de la cabeza humeral (Hill Sachs Reverso) con el tendón subescapular. En el mismo acto, se adiciona un Bankart posterior (Fig 07 a-g).
– Está indicado en: Defectos de la cabeza humeral con ángulo gamma ≥ 90°, HSR enganchante con el reborde glenoídeo posterior al momento de la cirugía artroscópica.
– Ventajas: Poco invasiva, previene el enganche de la cabeza humeral a la glenoide posterior.
– Desventajas: Riesgo de rigidez en algún grado (rotación interna).
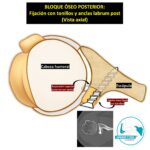
CIRUGÍA de BLOQUE ÓSEO POSTERIOR ABIERTO o ARTROSCÓPICO:
– Definición: Corresponde a la reconstrucción del reborde glenoídeo, a cielo abierto o artroscópicamente, mediante injerto óseo estructurado, es decir, que contenga hueso cortical y esponjoso. Las fuentes de autoinjerto óseo pueden ser de la cresta ilíaca, clavícula distal o espina escapular, mientras que de aloinjerto, son variadas. En el mismo acto, se adiciona un Bankart posterior (Fig 09 a-i).
– Indicación: Ante defectos óseos glenoídeos posteriores ≥ 10%.
– Ventajas: Restaura la superficie articular y la estabilidad por la vía ósea y capsuloligamentaria.
– Desventajas: Morbilidad sitio donante (autoinjerto óseo), o de osteointegración (aloinjerto).
Rehabilitación y retorno a la actividad en la inestabilidad posterior de hombro
-
- REHABILITACIÓN:
La rehabilitación de la inestabilidad posterior de hombro se planifica por fases.
En el tratamiento conservador, la rehabilitación es precoz, pero con riesgo de recurrencia en hiperlaxos, RV glenoídea exagerada o lesiones óseas no detectadas.
La rehabilitación consiste en una inmovilización con cojín en rotación neutra durante 4 semanas. Luego de este período, se inicia una kinesiología gradual con ejercicios pasivos, y luego activos, a lo largo de los siguientes 2 meses, al que se va agregando control escapular, ejercicios de cadena cinética y fortalecimiento paulatino.
La actividad bajo el nivel del hombro es relativamente precoz.
-
-
Fase 1 (0–2 sem.): control del dolor, movilidad asistida segura, activación escapular.
-
Fase 2 (3–6 sem.): rango progresivo, fuerza rotadores y control neuromuscular.
-
Fase 3 (6–12 sem.): fuerza simétrica + gestos deportivos.
-
Retorno deportivo: sin dolor, fuerza y estabilidad comparables al lado sano, tests funcionales aprobados.
[Los plazos exactos varían según edad, deporte y lesiones; se personalizan en consulta].
-
-
- RETORNO A LAS ACTIVIDADES DE LA VIDA DIARIA:
-
- Conducir, a las 3-4 semanas (varía según la técnica utilizada)
- Regreso al trabajo, generalmente a las 2 semanas (varía según la ocupación)
- Tareas ligeras, a las 6-8 semanas (idem)
- Levantamiento pesado, más de 12 semanas
- Levantamiento de pesas, a las 16 semanas (varía según la ocupación y técnica quirúrgica realizada)
- Actividad aérobica repetitiva/ deporte por encima de la cabeza, a los 5-6 meses
Preguntas frecuentes (FAQ) en inestabilidad posterior de hombro
Es menos común que la anterior; estimaciones rondan 5% de las inestabilidades del hombro.
No. La mayoría mejora con kinesioterapia estructurada; se opera si fracasa el conservador o existe defecto óseo significativo.
Test de Jerk y Kim (sensibilidad 73–80%, especificidad 94–98%). Siempre se interpretan junto con historia e imágenes.
Es un desgarro del labrum posterior, habitualmente por microtrauma o trauma agudo.
Si es de un umbral ≥ 10%, puede requerir una cirugía con injerto óseo (“bloque óseo”), para estabilizar mejor el hombro.
Es una depresión en la cabeza humeral anterior tras luxación posterior; si el ∡ gamma es ≥ 90° suele requerir tratamiento quirúrgico para evitar que “enganche” con el reborde glenoídeo posterior.
Generalmente entre 5–6 meses tras cirugía; mucho antes si es manejo conservador y hay control de síntomas y pruebas funcionales superadas.















Busca lo que necesitas!